心臓血管外科
心臓血管外科外来は、月曜日に山形大学 医師に担当していただき、火曜日から金曜日の午前中は佐藤洋一先生が、金曜日の午後は鈴木耕太郎先生が担当しております。
火曜日と金曜日は午前中に主に下肢静脈瘤の術後の超音波検査を行っております。金曜日の午後には透析患者さんのシャント管理などを行う外来を開始しました。火曜日以外は他科や他院からの紹介も受け付けております。木曜日は診察患者さんの人数も多く、実際は午後も診療を行っております。
下肢静脈瘤外来や透析外来の他の通常外来は、心臓弁膜症や不整脈、狭心症、大動脈瘤、下肢閉塞性動脈硬化症、深部静脈血栓症、などの患者さんに対する紹介対応や術後の管理が主な内容です。外来での手術は、現在のところ下肢静脈瘤でも軽度の瘤に対する手術に限っており、手術室で施行しております。
かなり混雑する日もありますが、丁寧で患者さんに満足していただける診療をめざし経験豊富な医師が外来を担当しております。
弁膜症外来(新患外来)のページへ
診療のご案内
心臓弁膜症
心臓弁膜症とは
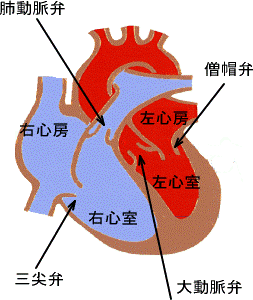
ヒトの心臓は内部が4つの部屋(左心房・左心室、右心房、右心室)に分かれています。さらに左心室からは大動脈が、右心室からは肺動脈が起始し、各部屋の出口には膜でできた弁があり、血液の逆流を防いでいます。
心臓には4つの弁膜があります。この弁が何らかの原因によって硬化もしくは破損すると、血液の通過障害や逆流が起きます。これが心臓弁膜症です。4つの弁のうち、「大動脈弁」と「僧帽弁」に多く起こる疾患です。
弁の開きが悪くなって、血液が心臓の部屋から出て行きにくくなるのを狭窄症といいます。
弁の閉じ方が悪くなって、押し出した血液がまた元の心臓の部屋に戻ってしまうのを閉鎖不全症といいます。狭窄と逆流が同時にある場合もあります。
- 弁が狭まった病気として、大動脈弁狭窄症、肺動脈弁狭窄症、三尖弁狭窄症、僧帽弁狭窄症があります。
- 弁が締まり切らない病気として、大動脈弁狭窄症、肺動脈弁閉鎖不全、僧帽弁閉鎖不全症があります。
- 右心房から右心室へ血液が逆流する病気として、三尖弁閉鎖不全症があります。
- 三尖弁が閉じている先天性の病気として、三尖弁閉鎖症があります。
心臓弁膜症の症状と検査
自覚症状による弁膜症の重さについて
ニューヨーク心臓病協会では第1度から第4度に分類しています。
| 第一度 | 普通の仕事では、疲労、動悸、息ぎれはなく、狭心症のような疼痛はない。 |
| 第二度 | 安静時または軽労作時には症状はないが、比較的強い労作(例えば、階段上昇、坂道歩行など)によって疲労、動悸、息切れ、狭心症がおこる。 |
| 第三度 | 安静時には著明な心臓の症状はないが、軽労働よりも軽い少しの作業で疲労、動悸、息ぎれ、狭心症がおこる。 |
| 第四度 | 安静にしていても息ぎれや動悸、手足のむくみがあり、からだを動かすのはほとんど不可能で、就床を余儀なくされる。 |
検査について
- 胸部レントゲン検査
心臓の大きさ、左・右心房、左・右心室の大きさ、大動脈、肺動脈の大きさなどを検査します。 - 心電図
心臓のリズムの診断、不整脈の診断に有効です。また、心臓肥大の状態がわかります。 - 心臓超音波診断法(心エコー)
心臓の4つの部屋の大きさや狭窄や逆流の程度、心臓が収縮する力の状態がわかります。 - 心臓カテーテル検査
心臓の中に2mmほどの細い管(カテーテル)を挿入して、圧を測定したり造影を行って心臓の負担や弁の状態を判断します。
自覚症状や検査結果などから総合的に判断し、治療方法を決めていきます。
心臓弁膜症の手術について
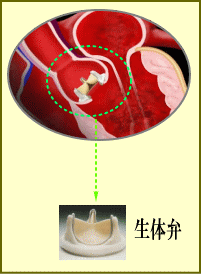
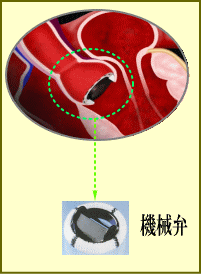
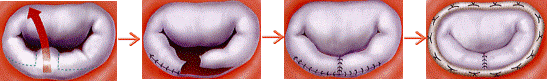
悪くなった弁を切除して人工弁を同じ位置に縫着するのが弁置換術、悪い部分を修復するのが弁形成術です。
弁置換術について
<大動脈弁狭窄症の人工弁を使用した治療方法例>
弁形成術について
<僧帽弁形成術の治療方法例>
大動脈瘤
大動脈瘤の検査
検査について
- 胸部レントゲン検査
心臓の大きさ、左・右心房、左・右心室の大きさ、大動脈、肺動脈の大きさなどを検査します。 - 心電図 ・ 血液検査
破裂した場合などは、急性心筋梗塞と類似しているため必要となります。 - 超音波診断法 ( エコー )
胸壁、食道の中からの検査により胸部大動脈瘤はほとんど診断できます。
また、腹部大動脈の’こぶ’や解離の診断ができます。 - CT ( コンピュータ断層撮影 )
大動脈瘤の大きさ、範囲、周囲の臓器の状態、解離があればその形態や範囲などが診断できます - MRI ( 磁器共鳴断層撮影 )
どの方向からも画像が撮影でき、X線の被ばくもありません。
強力な磁気が必要なため、ペースメーカや人工呼吸器を使用の方は検査できません。
大動脈瘤の手術について
治療の原則は破裂や解離をおこさないため、その危険性がある場合は動脈瘤を切除して、人工血管に置き換えなければなりません。
手術できない場合は破裂しないよう予防しますが、動脈瘤があるかぎり少しずつ拡大しますし、破裂の危険性はあります。また、薬では動脈瘤を小さくできません。
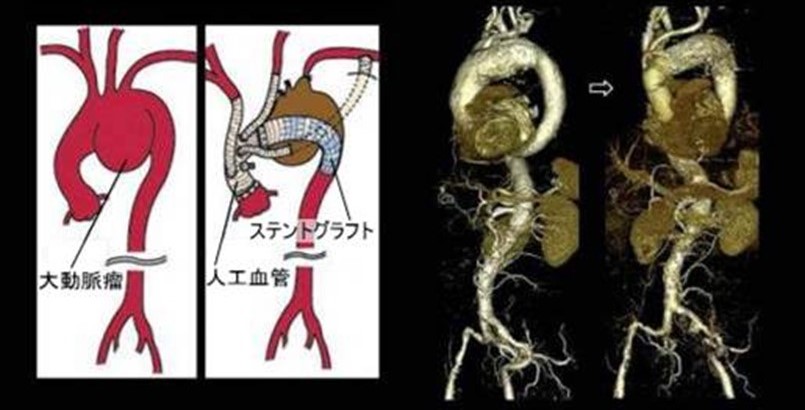
手術の方法は、’こぶ’の部分を切除して人工血管と置き換える人工血管置換術と血管に細い管(カテーテル)を挿入してバネ付き人工血管を患部に装着するステントグラフト内挿術があります。
ステントグラフト内挿術の方が創も小さく体に優しい手術ですが、大動脈瘤の形や部位によっては人工血管置換術を選択せざるを得ないこともあります。ステントグラフト内挿術の場合は手術翌日から食事や歩行を開始でき、術後1週間程度で退院です。
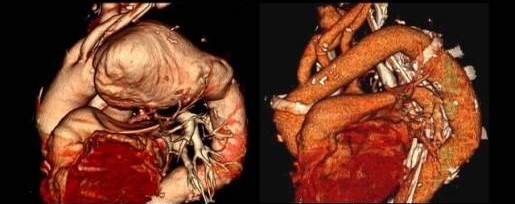
人工血管置換術について
<胸部大動脈瘤の人工血管置換術>
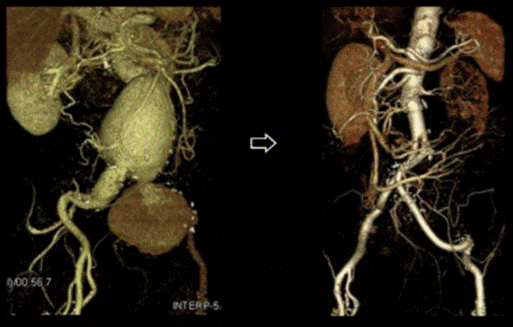
<腹部大動脈瘤の人工血管置換術>
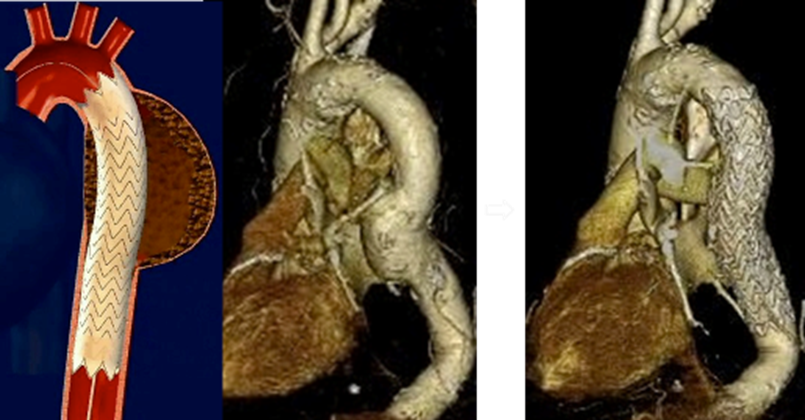
ステントグラフト内挿術について
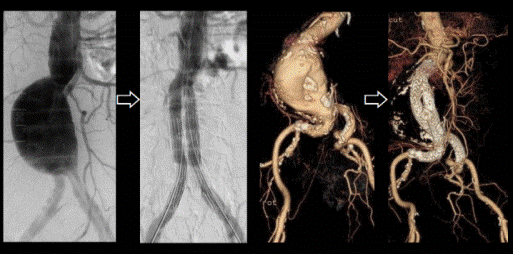
<胸部大動脈瘤に対するステントグラフト治療例>
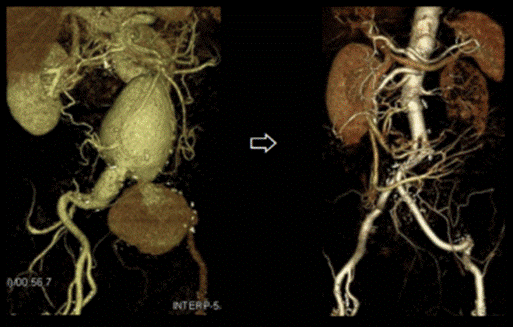
<腹部大動脈瘤に対するステントグラフト治療例>
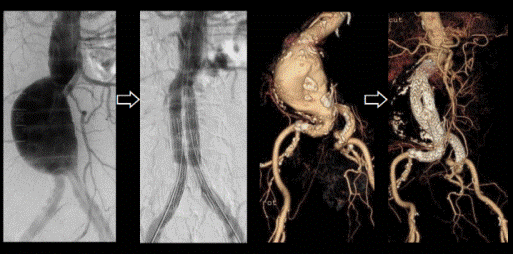
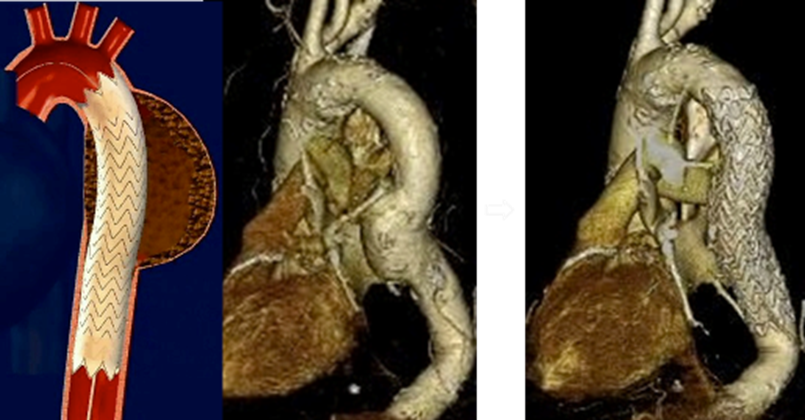
<胸部大動脈瘤に対する人工血管とステントグラフトの併用手術例>
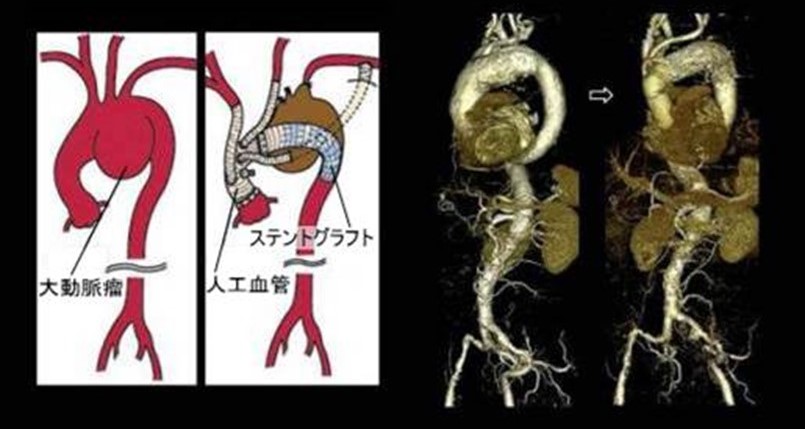
大動脈瘤とは
大動脈瘤は、胸部大動脈あるいは腹部大動脈の径が部分的に大きくなったものです。
原因として動脈硬化があり、高血圧、高脂血症、喫煙、糖尿病などが危険因子としてあげられます。
大動脈瘤は、初めはほとんど症状がありません。胸部大動脈瘤は、他の病気のため検査をした時、初めて気づくことがめずらしくありませんし、腹部大動脈瘤なども症状がないことが多く、たまたま触ってみて’こぶ’に気付く場合も少なくありません。
破裂する前は無症状な場合が多いのですが、一旦破裂すると激しい痛みを生じます。出血によりショック状態になり、突然死したりすることもあります。
胸部大動脈瘤の場合、径が拡大して5~6cmになると破裂の危険性が出てきます。また、腹部大動脈瘤の場合は5cmを超えると破裂の危険性が出てきます。
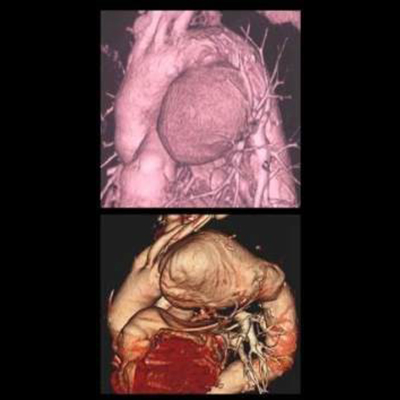
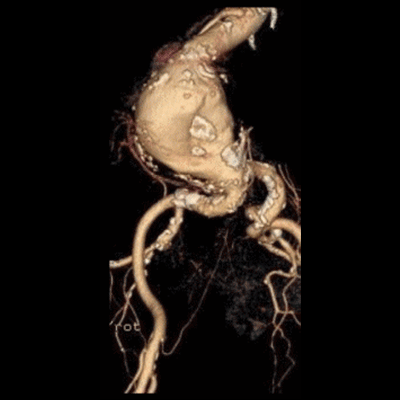
<胸部大動脈瘤の人工血管置換術>
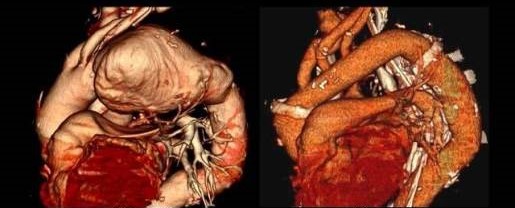
<腹部大動脈瘤の人工血管置換術>
ステントグラフト内挿術について
<胸部大動脈瘤に対するステントグラフト治療例>
<腹部大動脈瘤に対するステントグラフト治療例>
<胸部大動脈瘤に対する人工血管とステントグラフトの併用手術例>
先天性心疾患
先天性心疾患とは
胎生期から乳児期においての心臓・大動脈系等における形成異常の総称をいいます。
特徴的症状として、
新生児、乳児期の場合は、息づかいが荒い、ミルクの飲みが悪い、体重の増え方が悪い、チアノーゼなどがあり、幼児期や学童期の場合は、呼吸数が多い、動悸、長い距離を歩けないなどの症状が出ます。
原因は、不明ですが妊娠中の感染が原因のことがあります。
主な先天性疾
心室中隔欠損(VSD)
右心室と左心室の間の壁に孔があり、左心室の酸素の付いた赤い血液が、右心室へ行ってしまう病気です。
1カ月健診のときまでには、聴診による心雑音で気づきます。
小さな心室中隔欠損症は、元気に育ちますが、大きな心室中隔欠損症では、心不全となり、なかなか体重が増えなくなります。
心房中隔欠損(ASD)
学童・成人に至るまで診断されないことも多く、心臓の右心房と左心房を隔てる心房中隔に穴が開いた病気です。
同じ名前の疾患で、新生児期や幼児期に心エコーで発見された無症状の「心房中隔欠損」は自然閉鎖することが多く、これは、胎児期に自然に閉まるはずだったのが、閉まらなかっただけのものです。
自然閉鎖しますが、はっきりしないときは、経過をみることになります。
動脈管開存(PDA)
生後動脈管が閉鎖しなかった結果として生じる先天性心疾患です。
両大血管右室起始(DORV)
両大血管右室起始症とは、大動脈と肺動脈の両大血管の半分以上が右室から出ている心奇形です。
エプスタイン奇形
三尖弁が下降し、右心室の大部分が右心房として機能する(右房化右室)。 しばしば不整脈を合併し、突然死の危険が高くなります。
ファロー四徴症(ToF)
肺動脈狭窄、心室中隔欠損、右心室肥大、大動脈騎乗の4つの奇形を合併している疾患です。
当院の先天性心疾患手術
当科では小児の先天性心疾患手術は行っておりませんが、成人の先天性心疾患手術は行っています。2021年12月までの11年間で7名の患者さんに手術を行っております。心房中隔欠損症が4名、心室中隔欠損症が2名、心内膜床欠損症が1名でした。手術は全員成功し無事退院されました。
閉塞性動脈硬化症
閉塞性動脈硬化症とは
閉塞性動脈硬化症は、血管の動脈硬化により、狭窄(血管が狭くなる)や閉塞(血管が詰まる)を起こし、血液の流れが悪くなり手足にさまざまな障害が現れる病気です。
四肢の動脈、特に下肢に高頻度に起こり、中年以降、特に50歳以降の男性に多くみられます。
はじめは足が冷たく感じたり、歩くとだるいなどの症状ですが、進行すると歩行時に痛みが出てきます。さらに症状が進むと、立ち止まって休むとまた歩け、それを繰り返す、間歇性跛行という症状が出てきます。
病状が悪化すると歩行が困難になり、 放置しておくと足先が壊死(組織の一部が死んだ状態)を起こし、下肢切断に至ることもあります。
閉塞性動脈硬化症の症状と検査
症状について
Fontaine分類(フォンテイン分類)では第1度から第4度に分類しています。
| FontaineⅠ度 | 無症状・冷感・しびれ感 下肢の冷感や色調の変化 |
| FontaineⅡ度 | 間歇性跛行 |
| FontaineⅢ度 | 安静時疼痛期 安静にしているときにも脚が痛い |
| FontaineⅣ度 | 潰瘍、壊死期 潰瘍ができたり、足の趾やかかとなどが黒く壊死 |
FontaineFontaine II度の段階で何らかの治療(投薬、カテーテル治療、バイパス手術)を行うことが重要です。
検査について
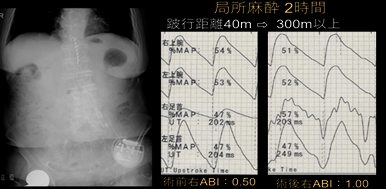
脚の皮膚の色や動脈の脈拍を調べ、腕の血圧と脚の血圧の比(ABI)を調べます。
ちなみにABI< 0.9の患者さんは、全身の動脈硬化が進む可能性がありますので、禁煙や血糖および脂質のコントロール、血圧のコントロール、体重管理が重要です。
画像による検査としては、CT(コンピュータ断層撮影)、MRI (磁器共鳴断層撮影)、血管撮影(DSA)などを行います。
閉塞性動脈硬化症の手術について
経皮的動脈形成術
バルーンカテーテル(風船)を病変部まで届けて、風船を膨らませ血管を押し拡げる治療と拡張した部分にステント(金網の筒)を用いて広げたままにする治療法があります。
<閉塞性動脈硬化症に対する経皮的動脈形成術>
末梢動脈血行再建術
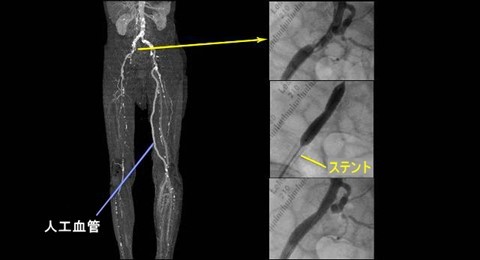
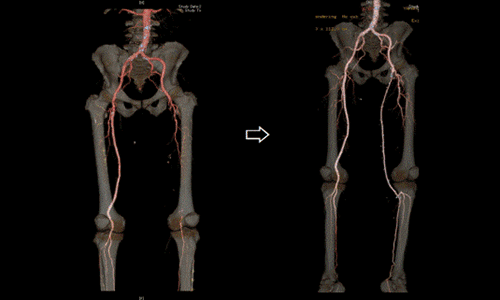
自分の足の静脈または人工血管で、動脈バイパス手術を行い、別に血液の流れる道を作る治療法です。
<閉塞性動脈硬化症に対するバイパス手術>
脊髄刺激療法(SCS)
下腿の動脈が細くてちりぢりになっており、経皮的動脈形成術やバイパス手術ができない患者さんに行います。局所麻酔で脊髄を包んでいる硬膜という膜の外側に電極リード線を挿入し、お尻上部の皮下に電池を植え込んでここに電極リード線を接続します。脊髄に微弱な電気刺激を流すことで、下肢の痛みをとり、細い動脈を拡張して血流も改善します。手術は2時間ほどで終了し、翌日から歩行します。
2016年9月から当院で認定を取得し行っており、置賜地区では初めてです。この方法は、動脈の疾患のみでなく脊柱管狭窄症などの脊髄疾患にも適応があります。
<SCS植え込み術施行例>
下肢静脈瘤
下肢静脈瘤とは
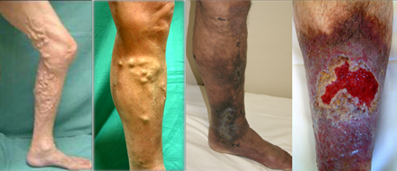
下肢静脈瘤とは、下肢の静脈が太く、浮き出ているものいいます。
下肢の血液は、心臓に戻っていきます。静脈には、血液の逆流を防ぐための弁がついていて、逆流しない仕組みとなっています。
この弁が、壊れることが原因で血液が逆流し、下肢静脈瘤となり、さまざまな症状を発症します。
足がだるい、重い、痛い、痒い、足がつるなど、さまざまな自覚症状がでる場合もあります。
太い血管が蛇行したように浮き出たり、血管が集まった状態になっている等の症状が見られます。女性に多くみられるのも特徴です。放置すると炎症や感染、潰瘍形成などの合併症を起こすこともあります。
下肢静脈瘤の原因
立ち仕事の方は、静脈の血液が下にたまり、静脈内の圧力が高くなって弁が壊れやすくなります。また、妊娠中、出産後に下肢静脈瘤になる割合が高く、気になる症状があれば早めにご相談下さい。
下肢静脈瘤の種類について
①伏在静脈瘤
脚のもっとも太い表在静脈である大伏在静脈、小伏在静脈におきる静脈瘤です。
足の付け根から太もも、ひざの裏に多く見られ、下肢静脈瘤で最も太い瘤(こぶ)が発生します。下肢静脈瘤のうちで多くがこのタイプです。
②側枝静脈瘤
大伏在静脈や小伏在静脈から分かれた分枝静脈で発症する静脈瘤です。
太もも、ふくらはぎに見られる伏在静脈瘤よりやや細い血管が浮き出た状態になるタイプです。
③網目状静脈瘤
皮下の浅いところにある、細い血管が網目状になった静脈瘤です。
青色に浮き上がって見えるのが特徴で、直径2~3ミリの静脈が拡張し、皮膚の上からはっきり見える状態になったものです。
④クモの巣状静脈瘤
網目状静脈瘤よりも細く、皮下直径1mm以下の細い静脈に起こる静脈瘤です。
赤色の細い血管がまるでクモの巣のように見え、大腿部、下腿部、膝裏に見られます。
下肢静脈瘤の治療法について
- 圧迫療法
医療用の弾性ストッキング、弾性包帯により、下肢に適度な圧力を与え、下肢に余分な血液がたまることを予防し、下肢の深部にある静脈への流れを助けます。
※圧迫療法は、進行防止・現状維持が目的であり、下肢静脈瘤が治るわけではありませんが、治療上とても重要です。 - 硬化療法
静脈の中に、硬化剤と呼ばれる薬剤を注入して血管を閉塞させ、静脈瘤を消失させる方法です。
軽度の静脈瘤以外には有効ではありません。 - ストリッピング手術(静脈抜去手術)
伏在静脈瘤の治療法として行われている標準的な治療方法です。
血管内にワイヤーを通して弁が壊れてしまった静脈を引き抜きます。
全身麻酔や下半身麻酔で行われます。 - 高位結紮手術
結紮術は、皮膚に小さい切開を加え、静脈をしばることにより、血液の逆流を止めてしまいます。
硬化療法やレーザー治療などと併用して行うことが一般的です。 - レーザー治療(H23年1月から保険適応となりました)
ストリッピング手術とともに再発の少ない手術であり、局所麻酔で行えるからだに優しい手術です。術後すぐに歩けますし、手術翌日の朝に退院です。
カテーテルで行うため、基本的に膝から上には創ができません。ただ、大腿部の皮下静脈が極端に太くなり、曲がってしまうとこの治療はできなくなります。静脈瘤が軽いうちにこの治療で治すことをお勧めします。
当科では2011年からこの治療を開始して2021年12月までに943名の患者さん(片足594名、両足349名)に手術を行いました。
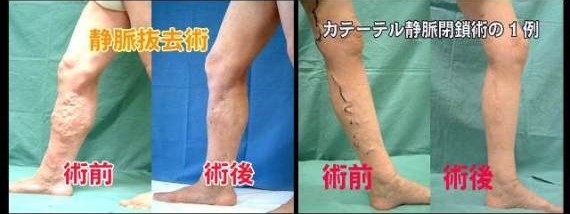
静脈瘤になってしまっている場合もありますから、気になる症状がある方は、一度は診察を受けておく必要があります。
実績
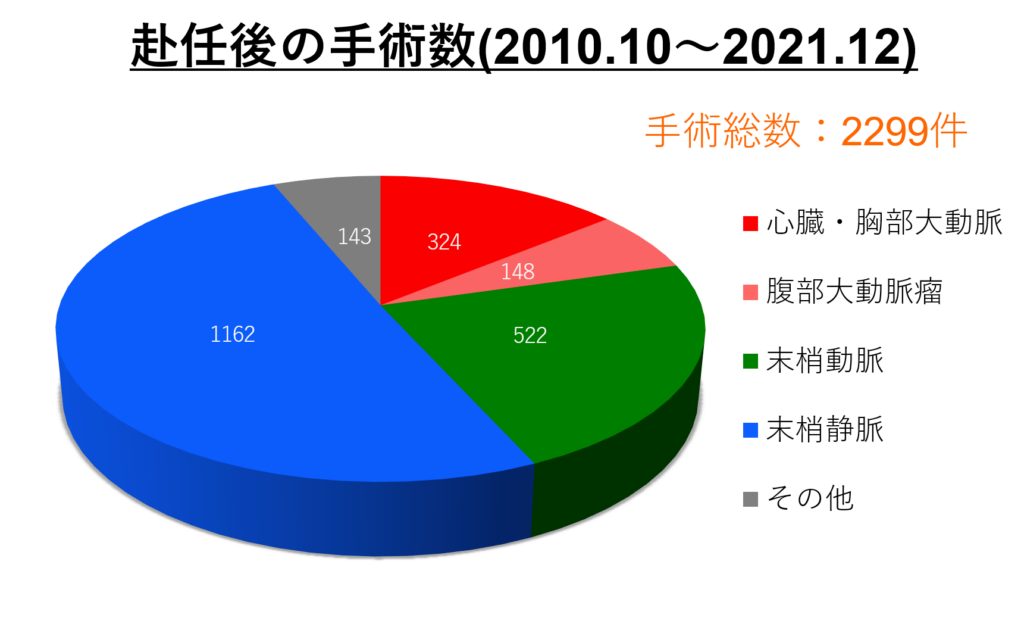
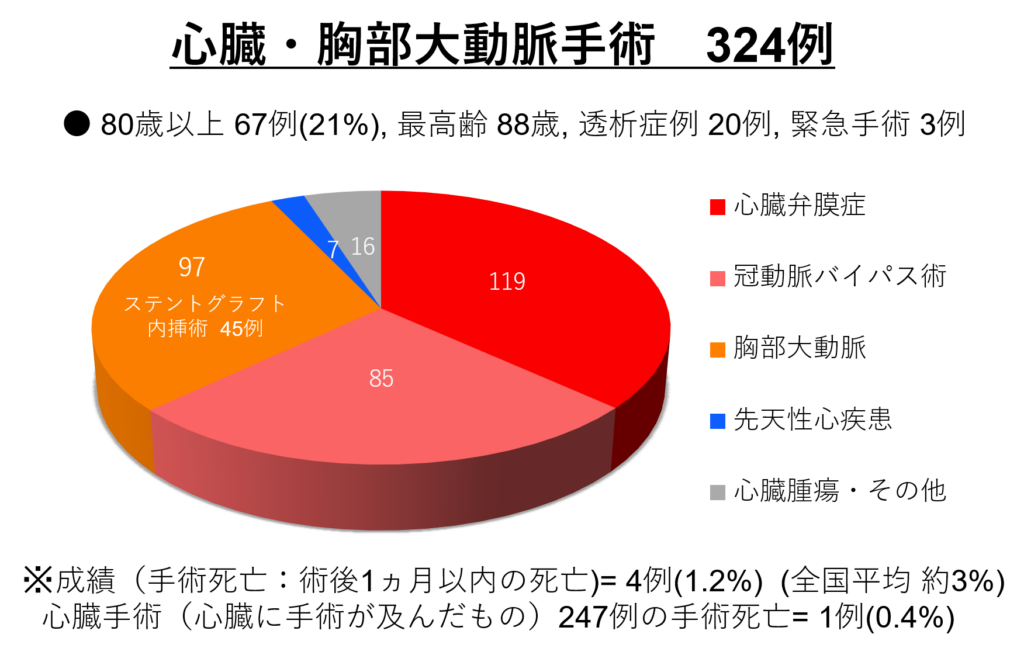
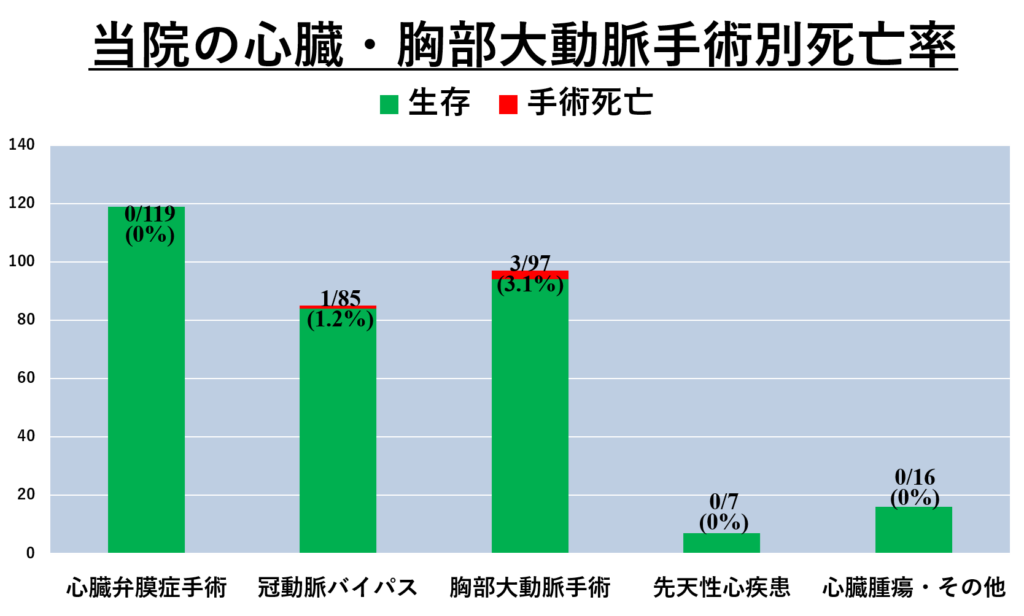
佐藤洋一医師が赴任してから手術数は4倍程度に増えました。2010年10月から2021年12月までの当科手術数を以下に提示します。
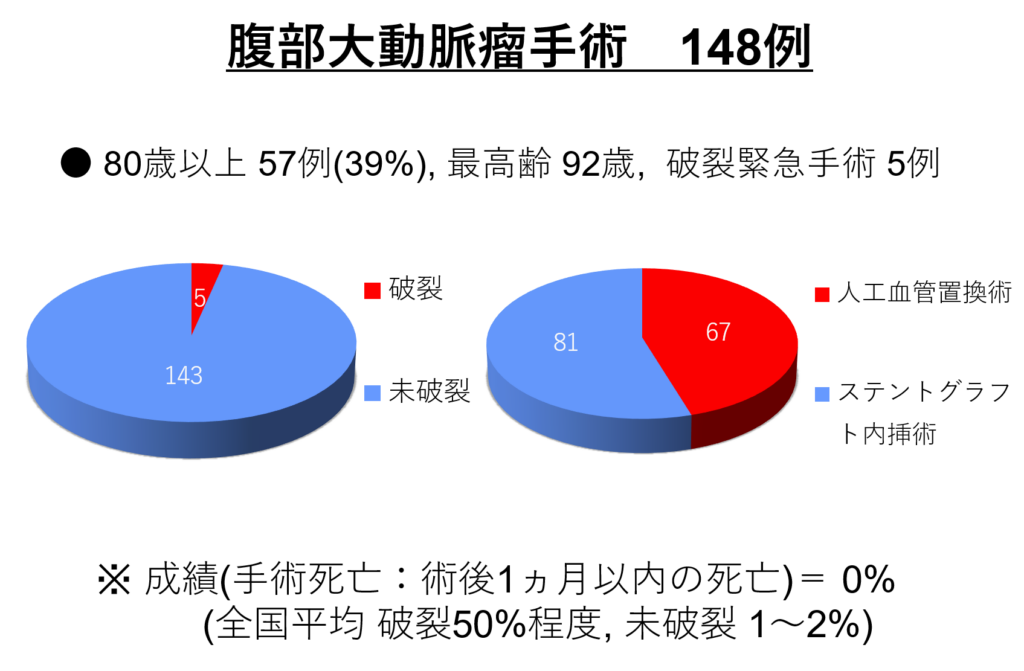
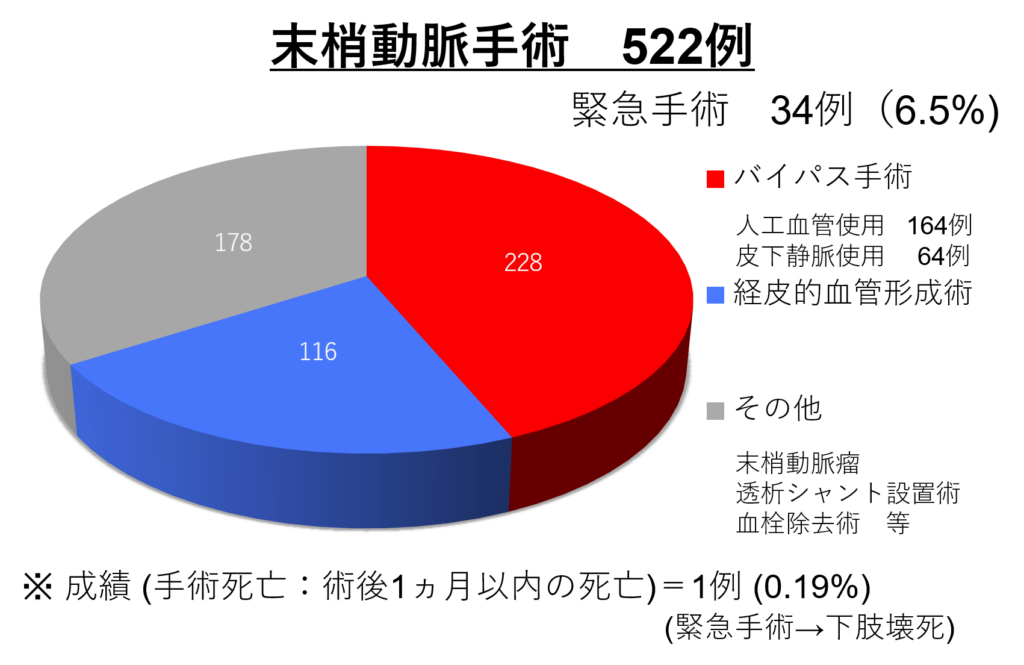
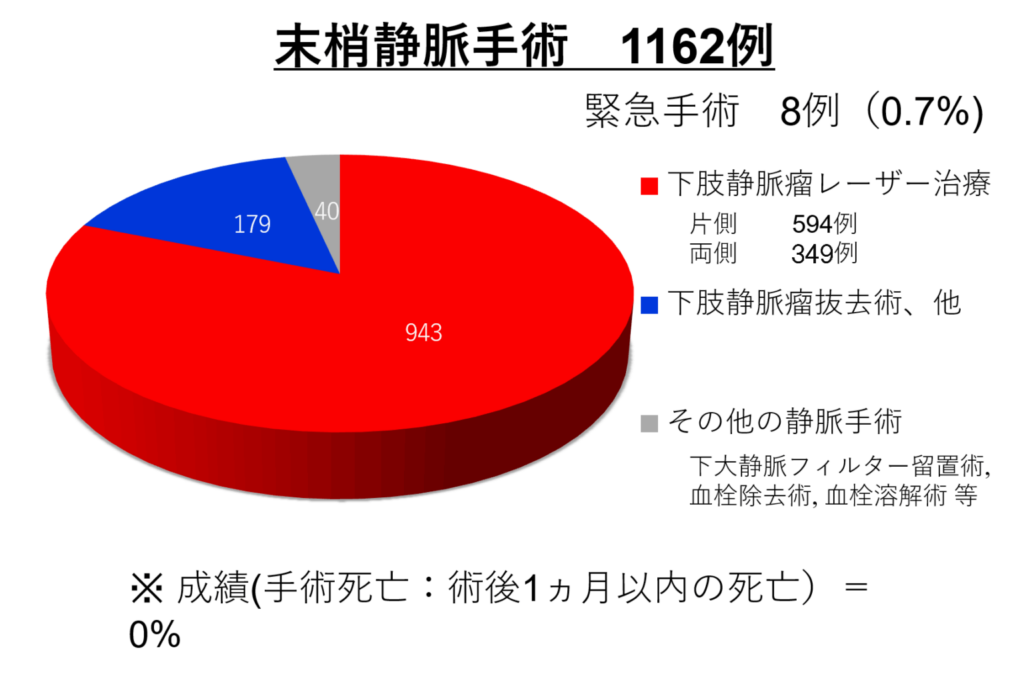
心臓手術後の経過
| 行動・検査 | 術後日数 |
|---|---|
| 人工呼吸の管を抜く | 手術当日~1日 |
| 水を飲む | 1日~2日 |
| 薬を飲む・食事開始 | 2日~3日 |
| ベッドの脇に立つ | 2日~3日 |
| 心臓の周りの管を抜く | 3日~5日 |
| 歩行 | 3日~5日 |
| 集中治療室退室 | 4日~7日 |
| 心臓のエコー・CT検査 | 7日~9日 |
| シャワー・リハビリ室でのリハビリ | 7日~9日 |
| 心臓リハビリ開始 | 9日~12日 |
| 退院 | 10日~14日 |
その他の手術後の経過
| 手術 | 食事 | 歩行 | 退院(術後 日) |
|---|---|---|---|
| 胸部大動脈瘤 ステントグラフト内挿術 | 1 | 1 | 7-8 |
| 腹部大動脈瘤 ステントグラフト内挿術 | 翌朝 | 翌朝 | 6 |
| 腹部大動脈瘤 人工血管置換術 | 3 | 4 | 10-14 |
| 末梢動脈バイパス術 | 翌朝 | 翌朝 | 8-10 |
| 経皮的血管形成術 | 当日 | 1 | 3 |
| 下肢静脈瘤レーザー治療 | 当日 | 当日 | 1 |
| 下肢静脈瘤抜去術 | 翌朝 | 翌朝 | 2 |
患者のみなさまへ・心臓病の予防について
生活習慣の改善で
心臓病の予防!!
心臓病は、日本人の全死亡順位としては、がんについて第2位 を占めています。 なかでも、狭心症や心筋梗塞のような動脈硬化が原因の虚血性心疾患が増えています。
- 高血圧
- 高脂血症
- 喫煙
- 高血糖(糖尿病)
これらの危険因子これらに心当たりのある方は、特に要注意です。
また若い人でも、食生活の欧米化など、生活習慣の変化により増えています。塩分や脂肪の多い食事や喫煙などの影響で、30歳代で心筋梗塞になる例もあります。
先の危険因子におこころあたりの方は、すぐにでも受診をお勧めします。
高血圧の人は
高血圧は自覚症状がないため、検診などで初めて気が付くことが多く、放っておくと血管が厚くなり動脈硬化になります。それが心臓病の原因ともなります。
ストレスの多い人、ついつい過労になりやすい人や肥満、寒冷、コレステロ-ルのとり過ぎでも高血圧を起こしやすいので気を付けなければいけません。
自分の高血圧に注意してください。
コレステロール、塩分に注意した食事
エネルギーの取り過ぎに注意し、コレステロールを増加させる脂肪、塩分の取り過ぎに注意しましょう。
食物繊維には腸でのコレステロール吸収を抑え、排泄を促進する働きがあるので、野菜、きのこ類、豆類など食物繊維をたくさんとるようにしましょう。
喫煙をやめよう!
動脈の中に余分な脂肪がつき、血管が狭窄を起こし、いずれ血管が詰まってしまいます。
体に十分な酸素が行渡らなくなり、心臓に負担がかかり、不整脈の原因にもなります。
たばこは吸わないようにしましょう。
有酸素運動
適度な運動(ウォーキング、水泳)等有酸素運動は、心臓病のほか生活習慣病に効果 があります。
身体に無理な負担をかけないで行いましょう。
又、ストレスをためないようにしましょう。
ステントグラフト内挿術(大動脈瘤の治療)
平成23年4月から当科でも行っております。
平成23年6月30日(木)心臓血管外科のステントグラフト手術について山形新聞に掲載されました。
掲載記事(PDF)
ステントグラフトとは


ステント部分とグラフト部分より成り、人工血管(グラフト)にステントといわれるバネ状の金属を取り付けた新型の人工血管で、これを圧縮して細いカテーテルの中に収納して使用します。
ステントグラフト内挿術とは
大動脈瘤の治療法としては、胸部あるいは腹部を切り開いて、人工血管を縫い付けて埋め込む手術(人工血管置換術)を行うのが一般的でしたが、最近では、血管に細い管(カテーテル)を挿入してバネ付き人工血管を患部に装着する「ステントグラフト内挿術」が普及し始めています。
当科でも、2011年4月よりステントグラフトを用いた手術を行っております。
バネ付き人工血管(ステントグラフト)を、圧縮して細いカテーテルの中に収納して使用し、脚の付け根を4cm程度切開して動脈内にカテーテルを挿入し、動脈瘤のある部位まで運んだところで収納したステントグラフトを放出し、大動脈瘤部分の血管内に留置,密着することで、大動脈瘤への血液の流入を無くし、破裂しないようにします。
この方法は、胸部や腹部を切開する必要がないため、手術ではどうしても必要な切開部をより小さくすることができ、所要時間も短いため、身体にかかる負担が少ないのが特徴です。
<ステントグラフト内挿術>
脚の付け根を
4cm程度切開 →

動脈内に
カテーテルを挿入 →

収納した
ステントグラフトを放出 →
血管内に留置,密着
<開胸手術、開腹手術とステントグラフト内挿術の創創比較
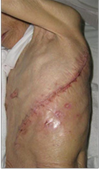
開胸手術
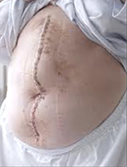
開腹手術
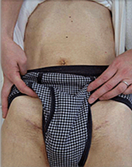
ステントグラフト
内挿術
<ステントグラフトを用いた手術例>
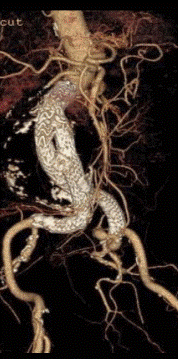
腹部大動脈瘤に対する
ステントグラフト治療
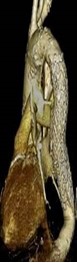
胸部大動脈瘤に対する
ステントグラフト治療

